食道グループ
 食道グループでは、逆流性食道炎、非びらん性胃食道逆流(NERD)、薬物抵抗性の胸やけ、アカラシア等の食道運動障害に対する診療を得意とし、患者様の抱える症状(胸やけ、つかえ感、口腔内のすっぱい感じ)などに対し、病態に基づく適切な診療を心掛けております。また、食道がんについても確かな診断術を持っており、消化器外科、耳鼻咽喉科、放射線科との連携により、最適な治療を行っております。
食道グループでは、逆流性食道炎、非びらん性胃食道逆流(NERD)、薬物抵抗性の胸やけ、アカラシア等の食道運動障害に対する診療を得意とし、患者様の抱える症状(胸やけ、つかえ感、口腔内のすっぱい感じ)などに対し、病態に基づく適切な診療を心掛けております。また、食道がんについても確かな診断術を持っており、消化器外科、耳鼻咽喉科、放射線科との連携により、最適な治療を行っております。
特色
薬物抵抗性の胸やけ
多くの胸やけを有する患者様は、胃酸分泌抑制薬により胸やけ症状は改善・消失しますが、これらの薬を内服しても症状が改善せず、困っている患者様が多く存在しているのも事実です。これらの薬物抵抗性の胸やけを有する患者様は、「気のせい」として診療されている場合もあります。
薬物抵抗性の胸やけの原因として、胃酸分泌抑制が不十分である場合や胃酸以外の逆流の関与が考えられています。われわれは最新の36チャンネル高分解能食道内圧検査(ハイレゾリューションマノメトリーシステム)に加え、胃酸以外の逆流も評価できる新たな食道多チャンネルインピーダンスpH検査を用いて、薬物抵抗性の胸やけの原因精査を行っています。
食道アカラシア
後は胃からの逆流を防止するため閉じています。この括約筋がうまく開かない病気が食道アカラシアです。食道アカラシアは稀な良性疾患で、主症状はつかえ感です。進行した食道アカラシアはバリウム検査、内視鏡検査で診断することが可能ですが、程度の軽いアカラシアは食道内圧検査で初めて診断できます。当科は最新式の食道内圧検査を年間120例以上行っている国内でも数少ない施設です。
また、食道アカラシアの内科的治療法としてバルーン拡張術があります。バルーン拡張術により、40歳以上の人では85%以上の患者様の症状が改善します。われわれの施設では、このバルーン拡張術を年間約15-20例施行していますが、バルーン拡張術に伴う問題となるような合併症は認めていません。2000年以降でも約100症例のアカラシア患者様の診断・治療を行い、アカラシアに対する診断技術、治療成績はトップレベルにあります。拡張術が無効な場合には、当院食道外科において、腹腔鏡下手術が行われ良好な成績が得られています。
食道がん
食道がん治療に関しては、当科にて診断後、消化器外科、耳鼻咽喉科、放射線科との連携により、患者様に対する最適な治療法を選択し、治療を行っています。消化器肝臓内科の病棟には常に食道がんに対する化学療法を受けられている患者様が5〜7人います。
胃グループ
胃グループでは、ヘリコバクター・ピロリ感染および慢性胃炎、機能性ディスペプシア(FD:Functional Dyspepsia)、消化性潰瘍、出血性消化性潰瘍に対する内科的処置・内視鏡的止血術、胃がんに対する内視鏡的粘膜切除術(おもに内視鏡的粘膜下層剥離術)や消化器がんの化学療法など幅広い診療,研究に従事しております。さらに、これらの一般臨床および臨床研究から生じた疑問や課題に対しては、積極的に基礎・臨床研究を取り入れ、理解を深めています。様々な研究は、研究機関の使命であるばかりでなく、研究過程による論理的思考の強化が臨床医としての資質を高めると考えています。最近著増している、機能性ディスペプシア患者における診療も、胃排出能・血清グレリン測定を行い、積極的に診断・治療に役立てています。
特色
胃がんの内視鏡治療(EMR/ESD)
リンパ節転移のない早期胃がんは、内視鏡でがんを含む粘膜だけを切り取る内視鏡的治療が行われます。内視鏡的粘膜切除術(Endoscopic Mucosal Resection, EMR)と内視鏡的粘膜下層剥離術(Endoscopic Submucosal Dissection, ESD)の2種類があります。EMRでは鋼線のスネアで病変をしぼり切除し比較的容易ですが、1回で取り切れないことがあり再発の可能性があります。
一方、ESDは、従来行われてきたEMRと異なり、病変の大きさに関わりなく、一括切除することを目的として開発された内視鏡的治療法です。当施設においても2002年3月から導入し、現在までに1000例をこえる症例を経験しています。2006年4月からは保険適応となっています。
胃がんの内視鏡的治療は段階的であり、最も適した治療法を選択する上で、消化器内科医・内視鏡医として、より正確な病変の存在診断、範囲診断および深達度診断は不可欠です。当科では色素内視鏡に加え、NBI拡大内視鏡などを用いた精密検査により、診断精度を高めるよう心掛けています。
- ①がんを同定する
- ②がんの周囲にマーキングする
- ③がんの下に液体を注入後、電気メスで切開・剥離する
- ④マーキングの外を全周にわたって切開し、粘膜を剥離する
- ⑤切除後の潰瘍に止血鉗子にて血管の焼灼を行う
- ⑥ESD一か月後
化学療法
消化器がんの化学療法は分子標的薬の登場もあって、ここ数年で大きく変貌を遂げております。胃がんの化学療法においても殺細胞薬に加えて分子標的薬であるトラスツズマブやラムシルマブが使用可能となり効果を上げてきております。我々は、このような最新の標準治療を常に提供できる態勢を整えながら、各症例ごとに外科、放射線科、緩和ケアチームと密な連携を組むことで最適な治療を提供できるように努力しております。
機能性消化管障害(機能性ディスペプシア・機能性便秘)
最近急増している、機能性ディスペプシア(Functionaldyspepsia)に対する診断・治療を行っています。2014年にFD診療ガイドラインが作成され、保険診療のもと診断・治療が可能となっています。2014年に刊行されたFD診療ガイドラインおよび2017年春に発刊される予定の慢性便秘症診療ガイドラインはわれわれのグループもその作成に参加し、国内の代表施設の一つとなっております。当施設で行われている、延べ600症例を超す胃排出能検査、和歌山県立医大第一内科との連携のもと、機能性消化管障害において重要なホルモンの一つとされるグレリン測定も可能となっています。これら最新の知見を基に、機能性消化管障害の患者さまの診療にあたっております。
早期慢性膵炎
反復する腹痛や膵酵素異常を呈する早期慢性膵炎は、2016年に慢性膵炎ガイドラインに謳われている新たな疾患概念であり、厚労省難治疾患研究グループにおいてその治療法確立のため多施設共同研究が始まっています。私たちのグループも肝臓グループと連携し、超音波内視鏡検査を用いて、正確で苦痛のない、患者さまに負担のない検査を心掛けています。消化管機能検査、膵酵素測定、超音波内視鏡検査を組み合わせることは、難治性の心窩部痛を訴える患者さまの診療に大きな寄与をもたらすものであり、他施設で診断のつかない難治性の腹痛の患者さまを全国から紹介頂いております。私たちのグループも国内の代表施設の一つとして、この早期慢性膵炎の多施設共同研究に加わっています。
小腸・大腸グループ
小腸・大腸グループは小腸から直腸までを担当しております。小腸検査に関してはカプセル内視鏡、ダブルバルーン内視鏡を導入しております。大腸では、大腸ポリープの切除、早期大腸がんの粘膜切除術(EMR)や粘膜下層剥離術(ESD)などの内視鏡的治療の他に、炎症性腸疾患(潰瘍性大腸炎、クローン病など)の治療に取り組んでおります。
肝臓・胆嚢・膵臓グループ
当グループでは肝臓・胆道系・膵臓領域のすべての疾患について診療を行っております。本領域では外科、内科、放射線科が密接な連携をとる必要があります。緊急に対処しなければならない疾患も多く、日本医科大学では三科の良好なチームワークによって、最適の治療を提供しております。
診療している疾患
肝臓疾患
B型肝炎ウイルス、C型肝炎ウイルス、その他の原因による急性・慢性肝炎、自己免疫性肝炎、原発性胆汁性肝硬変症、原発性硬化性胆管炎、アルコール性肝障害、脂肪肝、非アルコール性脂肪性肝炎、各種原因による肝硬変症および合併する食道・胃静脈瘤、腹水、門脈圧亢進症に伴う肺動脈性肺高血圧症、皮膚瘙痒症、肝細胞癌、胆管細胞癌 など
胆嚢、胆道疾患
胆石症、急性胆嚢炎、胆管炎、胆嚢・胆道がん、その他良性胆嚢、胆道疾患 など
膵臓疾患
急性・慢性膵炎、自己免疫性膵炎、膵良性腫瘍、膵がん、膵嚢胞性腫瘍 など
特色
B型、C型肝炎
 最近のC型肝炎に対する治療の進歩は著しく、インターフェロンフリー治療が主体となりました。最新の治療を積極的に提供しており、現在、多くのC型肝炎患者の治癒が得られております。
最近のC型肝炎に対する治療の進歩は著しく、インターフェロンフリー治療が主体となりました。最新の治療を積極的に提供しており、現在、多くのC型肝炎患者の治癒が得られております。
B型肝炎はウイルス排除が困難ですが、核酸アナログ製剤やインターフェロンによって肝機能検査の安定した状態が得られます。長期にわたる経過観察が必要ですので、専門医によるきめの細かい診療により、患者さんの不安に対処するよう心掛けております。
急性肝炎重症型、劇症肝炎
急性肝不全症例に対しては肝移植を早期に判断する必要があるため、集中治療室、移植外科と連携し、あらゆる病態に備えた迅速な治療に配慮しております。
肝細胞癌
経皮的ラジオ波熱凝固療法(RFA)、および放射線科の協力のもとに肝動脈化学塞栓療法(TACE)を多くの症例に行っており、良好な治療成績が得られております。肝細胞癌の治療は癌の大きさ、数、存在部位、そして肝機能などによって肝切除を含めた各種の治療法が選択されます。外科、内科、放射線科では毎週定期的にカンファレンスを行っており、各患者さんに適切な治療法を選択しております。また切除不能、局所治療不能の進行症例については、レンバチニブやアテゾリズマブ・ベバシズマブによる治療も積極的に行っております。
肝硬変
合併する腹水、食道胃静脈瘤、肝性脳症に対して門脈血行動態の解析に基づいて、薬物療法、内視鏡的治療、カテーテル治療の中から病態に則した治療法を選択しております。難治性腹水、難治性食道静脈瘤に対しては、高度先進医療として経頸静脈的肝内門脈大循環短絡術(TIPS)を1992年の導入以来200例以上に行っており、日本で最多の症例経験を有する施設です。特に薬物療法で改善しない難治性腹水に対し、半年間の観察では約80%に改善を得ていますが、現在、高度先進医療の適応でなくなり、限られた症例にしか行うことができません。⼀方で、近年、肝硬変における様々な合併症に対する治療薬も新たに導入されており、それらの治療薬を適切に用いることで、難治性腹水や肝性脳症、皮膚そう痒症に対する良好な治療を得ております。これらの成果を国内外に論文および学会発表等で発表しており、これらの知見を踏まえて、肝硬変の患者様に最善の診療を、多職種と連携し外来のみならず入院においてもシームレスに行う体制を構築しております。
胆道・膵臓疾患
胆石症、胆嚢炎、胆嚢・胆道がん、急性膵炎、膵嚢胞腺腫および膵がんについて、内視鏡的各種処置を適切に実施するとともに、外科との連携により切除不能の悪性腫瘍症例については積極的に外来化学療法を導入しております。胆・膵疾患の多くは緊急の処置を必要とするため、スタッフは万全の体制で臨んでおります。
内視鏡診断治療グループ
消化器内視鏡グループの診療としては、①効率的かつ高精度な消化管腫瘍に対する内視鏡検査の実施と普及、②消化管腫瘍に対する安全で精度の高い内視鏡治療の実施が主たるものとなり、それらを担う人材の育成と教育が重要な任務になります。
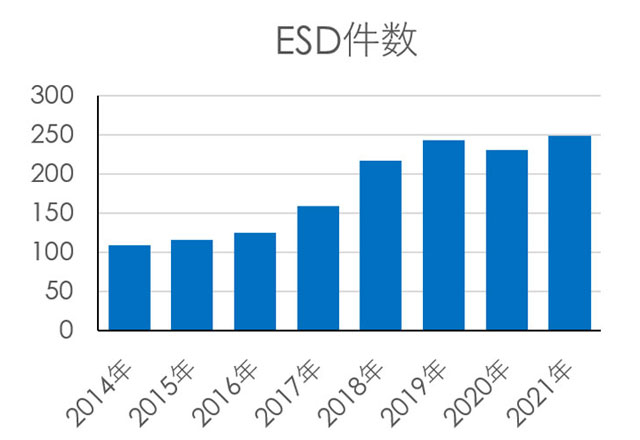
当院における内視鏡件数は、上部消化管内視鏡・下部消化管内視鏡は年間約9000件に及び、食道・胃・大腸などの内視鏡的粘膜下層剥離術(ESD)は2017年に計217件実施され、前年⽐較で約40%増加しております。毎週カンファレンスを行い、術前内視鏡診断・治療適応を検討し、若手医師の内視鏡診断のトレーニングも行っております。併せて、症例に応じて若手医師がESD術者となり、ESD手技の習得も行っております。
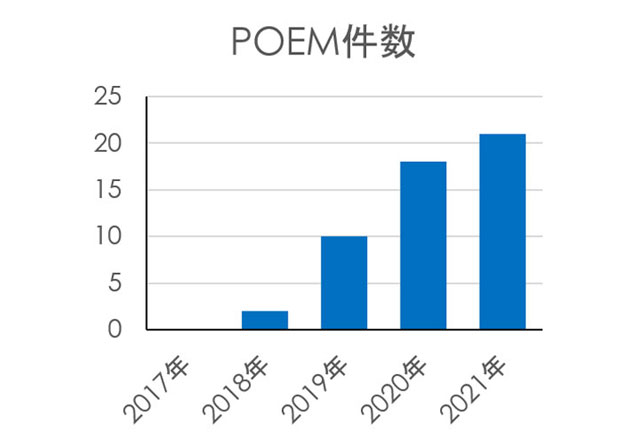
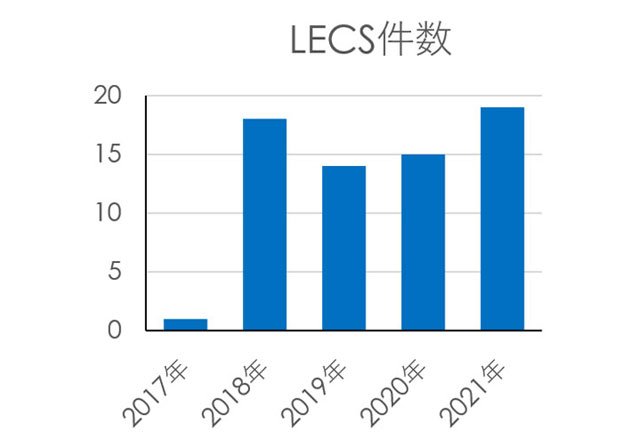
また、消化管出血などの緊急内視鏡は非常に重要な内視鏡診療となっており、年間200件を超える消化管出血に対する緊急内視鏡を行い、各種の内視鏡止血術を施行しております。消化器外科・耳鼻科との合同手術といった学際的な取り組みも重要性が増しており、胃粘膜下腫瘍(SMT) に対する外科との合同手術LECS(Laparoscopy-Endoscopy Combined Surgery)、耳鼻科との合同による咽頭癌に対する局所切除術を行っております。
化学療法グループ
化学療法グループでは全消化器癌(食道、胃、小腸、大腸、肝、胆、膵)に対して、診療ガイドラインに基づいた最新の治療を提供しております。現在の癌治療は、集学的治療が基本であり、私たちは内科、外科、放射線科、緩和治療科、薬剤部、看護部、患者支援センター部などと密に連絡をとりながら、各患者毎に最適な治療を提供できる態勢を整えております。さらに、私たちの病院は、あらゆる診療科を擁するがん拠点病院であることから様々な合併症を有していても各診療科の協力を得ながら、慎重に安全に化学療法を実施することが可能であるという大きな特徴を持っております。

